Estimación del filtrado glomerular, entendiendo sus limitaciones.
INTRODUCCIÓN
El mejor índice para valorar la función renal es el filtrado glomerular (FG) que corresponde al volumen de plasma del que una sustancia es filtrada por el riñón por unidad de tiempo. El valor del FG varía en relación con la edad, el sexo y la masa corporal, situándose alrededor de 125-106 ml/min/1,73 m2 en individuos adultos jóvenes.
La creatinina sérica es un marcador endógeno procedente del metabolismo muscular y es la prueba que habitualmente se utiliza para valorar la función renal. Sin embargo, está sujeta a gran variabilidad por factores que afectan a su concentración sérica (edad, sexo, masa muscular, tipo de dieta, etc.). El calculo del FG a través del aclaramiento de creatinina (midiendo su concentración en sangre y orina de 24 horas) tiene varios problemas ya que por un lado es incómodo de recoger y manipular, y por otro, puede sobreestimar el FG por la secreción tubular de la creatinina. Para simplificar, se han desarrollado diferentes fórmulas (MDRD-4 o MDRD-IDMS, CKD-EPI) que permiten una aproximación del FG, siendo la mejor de ellas CKD-EPI, pero hay que saber que, aunque su estimación es aplicable en la mayoría de los individuos, existen algunas excepciones que se deben conocer.
Aunque no se utilizan en la práctica clínica habitual, existen marcadores exógenos que permiten un cálculo directo de la función renal tras su administración y posterior determinación en sangre y/u orina (inulina, 57Cr-EDTA, 99mTc-DTPA, iotalamato, iohexol, etc.). Se trata de técnicas laboriosas, costosas y que precisan metodología no siempre disponible en los laboratorios, por lo que su uso queda reservado para situaciones que requieran un conocimiento más exacto del FG (p. ej. estudio de donante vivo) o limitaciones en el uso de ecuaciones de estimación del FG basadas en la concentración sérica de creatinina.
EXPOSICIÓN DEL CASO
Mujer de 78 años, con hipertensión arterial de larga evolución y diabetes mellitus tipo 2 con retinopatía, vasculopatía periférica y probable nefropatía diabética. En seguimiento en consultas de nefrología por una enfermedad renal crónica estadio 3b atribuida a posible nefroangioesclerosis +/- nefropatía diabética con creatinina basal 1,5 mg/dl correspondiendo a un FG estimado mediante CKD-EPI de 33 ml/min. Durante el último año ha presentado múltiples ingresos por insuficiencia cardiaca, pero manteniendo un FG estable entre 30-35 ml/min.
Ingresa en el servicio de nefrología por el cuarto episodio de insuficiencia cardiaca sin claro factor desencadenante con deterioro de función renal alcanzando una creatinina sérica de 2,4 mg/dl. Se confirma adecuada adherencia a tratamiento y dieta sin sal.
En la exploración física: Presión arterial: 120/60 mmHg, frecuencia cardiaca: 70 lpm. Afebril. Peso: 38 kg. Talla: 1,48 m. IMC 17,3 kg/m2. Auscultación pulmonar: murmullo vesicular disminuido con crepitantes bibasales. MMII: edemas ++/++++.
Análisis: Hemoglobina 11,5 g/dl, glucosa 85 mg/dl, proteínas totales 51 g/l, albúmina 25 g/l, urea 180 mg/dl, creatinina 2,65 mg/dl, FG CKD-EPI 22 ml/min, urato 7,5 mg/dl, calcio 8,7 mg/dl, fósforo 3,9 mg/dl, sodio 130 mmol/l, potasio 3,7 mmol/l, cloro 100 mmol/l.
Durante el ingreso se amplía el estudio con:
- Eco-doppler renal que descarta estenosis de arteria renal
- Ecocardiograma que no muestra zonas de hipoquinesia sugestivas de cardiopatía isquémica, ni valvulopatía ni cambios respecto a previo realizado hace 3 años, con fracción de eyección del 60% y sin disfunción diastólica.
Tras el inicio del tratamiento diurético endovenoso a dosis altas (250-500 mg/día de furosemida) no se logra realizar balance hídrico negativo. Se realiza un POCUS que evidencia congestión vascular y tisular, confirmando situación de hiperhidratación.
Se interroga de nuevo a la paciente de forma dirigida, quien refiere que en los últimos 4 meses había tenido náuseas por la mañana, con disminución del apetito y pérdida de peso de 5 kg, junto a dificultad para dormir y calambres ocasionales. Por ello y teniendo en cuenta las limitaciones previamente mencionadas se determina el FG mediante la administración de iohexol y su posterior determinación plasmática. El FG medido por este método fue de 9 ml/min. Tras confirmar la sobrestimación del FG basado en creatinina y guiándonos por la clínica de la paciente se decide inicio de hemodiálisis con resolución de sintomatología urémica. Con ello en los siguientes 6 meses la paciente ha ganado 5 kg de peso y sin nuevos ingresos hospitalarios por insuficiencia cardiaca.
COMENTARIOS
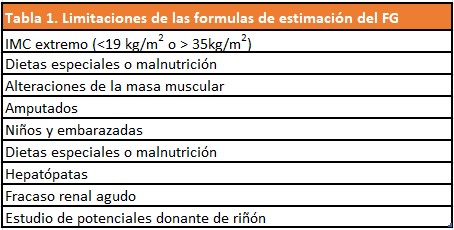
Presentamos un caso en el que el FG estimado por las fórmulas habituales no es válido y lleva a la aparición de graves complicaciones. Como se explica en el capítulo de NAD (Ver Enfermedad renal crónica), el FG es el parámetro utilizado para evaluar, clasificar y realizar el seguimiento de la ERC. Actualmente se utilizan los métodos indirectos mediante diferentes fórmulas como MDRD-4 o MDRD-IDMS o CKD-EPI, preferiblemente esta última, para estimar el FG ajustándolo a la superficie corporal, concretamente a 1,73 m2. Los sujetos que no se ajusten a este parámetro, bien porque su superficie corporal esté aumentada, disminuida o su distribución corporal esté modificada, las fórmulas de estimación de FG no pueden ser válidas. En la (Tabla 1) se muestran algunas de estas situaciones.
En el caso que presentamos, el bajo peso con bajo índice de masa corporal, compatible con desnutrición, hacía que el cálculo de la función renal basado en CKD-EPI nos diera un valor erróneo y conduciendo a una sobreestimación. A pesar de un FG basal calculado de 33 ml/min la situación era que había presentado 4 episodios de insuficiencia cardiaca sin claro factor desencadenante y que tenía clara clínica urémica de meses de evolución con una urea plasmática de 180 mg/dl. En ese momento, pensamos que la paciente constituía una de las excepciones donde las fórmulas tradicionales para la estimación del FG pierden sensibilidad por la baja masa muscular y el peso corporal extremo (IMC < 19 kg/m2) y sobrestiman su valor. Debemos recordar que la creatinina sérica es producto del metabolismo muscular y por lo tanto podía no ser valorable en este caso.
Cuando se calculó el FG de forma directa mediante iohexol se objetivó que la paciente se encontraba probablemente en estadio 5, y que los episodios de insuficiencia cardiaca eran consecuencia de la escasa reserva renal disponible. Nosotros utilizamos iohexol porque era la exploración que teníamos accesible en nuestro medio, aunque también se podría haberse utilizado otras pruebas dependiendo de la disponibilidad.
Llamamos la atención también sobre la necesidad de una valoración precisa del estado nutricional (Ver NAD: Alteraciones nutricionales en la enfermedad renal crónica). En este caso la anorexia, descrita con alta frecuencia en estos pacientes, era el principal determinante de la pérdida de peso. Estos cambios en la dieta y el peso son vitales no solo para medir el FG, sino porque la situación nutricional es un determinante del pronóstico en estos pacientes.
Las fórmulas de estimación del FG han revolucionado la nefrología, mejorado la calidad de vida de los pacientes y la detección de ERC, así como disminuido el número de procesamiento de muestras y los costes, pero debemos conocer sus limitaciones para poder aplicarlas de forma correcta. Hay que tener siempre presente que todas las fórmulas son estimaciones y que siempre deben interpretarse junto al contexto clínico de cada paciente.
REFERENCIAS BIBLIOGRÁFICAS
Documento de consenso para la detección y manejo de la enfermedad renal crónica. Martínez-Castelao A, Górriz JL, Segura-de la Morena J, Cebollada J, Escalada J, Esmatjes E, Fácila L, Gamarra J, Gràcia S, Hernánd-Moreno J, Llisterri-Caro JL, Mazón P, Montañés R, Morales-Olivas F, Muñoz-Torres M, de Pablos-Velasco P, de Santiago A, Sánchez-Celaya M, Suárez C, Tranche S. Nefrologia. 2014; 34:243-62. doi: 10.3265/Nefrologia.pre2014.Feb.12455.PMID: 24658201