Historia de la Enfermedad Renal Crónica
La descripción en 1827 de la Enfermedad Renal Crónica (ERC) por Richard Bright (1789-1858) y posteriormente conocida como la “Enfermedad de Bright” hay que enmarcarla en la evolución científica que se desarrolla entre el siglo XV al XIX. Es el final de la Edad Media, el comienzo de la Edad Moderna (descubrimiento de América hasta la revolución francesa) y Edad Contemporánea (Revolución francesa hasta la actualidad).
El tránsito de la Edad Media a la Edad Moderna, se inicia con los cambios que surgen del Renacimiento que abarca los siglos XV y XVI. Fue el gran movimiento artístico y cultural iniciado en Italia (Florencia) y surgió de las ideas del Humanismo. En esta nueva etapa se planteó una nueva forma de ver el mundo y al ser humano, con nuevos enfoques en los campos de las artes, la política, la filosofía y las ciencias, sustituyendo el teocentrismo medieval por el antropocentrismo. Se extendió por toda Europa, y dio lugar a las grandes transformaciones, que llegan hasta el siglo XIX.
En el orden social, surgió, el nacimiento de la burguesía, frente a la vieja aristocracia feudal y eclesiástica, la conciencia de la “propia individualidad”, y frente a la “tradición” aparece la necesidad de la “experiencia”, los “estados nación” después de la Guerra de los 30 años y la Paz de Westfalia (1648), la revolución científica (comienza a finales del Renacimiento y finaliza en 1687 con la gran obra de Isaac Newton con la formulación de las leyes de la gravitación universal), la Ilustración (siglo XVII y XVIII), la revolución industrial (1760) y la Revolución francesa (1789). En el “orden histórico”, nace la creencia en el “progreso indefinido” (Descartes y la Ilustración) y el “nuevo hombre” se siente capaz de avanzar en el gobierno de su propia vida. En el “orden intelectual” se produce un cambio notable en la situación social del saber. Frente a las Universidades que habían surgido en la Edad Media, aparece la Academia, institución que promueve la investigación, en la cual los sabios se reúnen para intercambiar conocimientos, y también el nacimiento de la imprenta, que magnifica la propagación del saber y de las lenguas vernáculas, desplazando al latín en la difusión de la ciencia. La filosofía de la época enfrentaba el Racionalismo, heredero de las ideas innatas platónicas (Descartes, Spinoza y Leibniz) al Empirismo, basado en la experiencia (Hume, Montesquieu, JJ Rosseau). En la Medicina, y en oposición al “galenismo”, surge el mecanicismo, el empirismo, y vitalismo como una primera etapa hacia la medicina moderna, y sus figuras insignes eran Vesalio, Paracelso, Harvey y Boerhaave, con una visión entre la sabiduría antigua y el futuro.
El Mecanicismo en el siglo XVI, con el auge de los estudios anatómicos representados por la obra del anatomista belga Andreas Vesalius (1514-1564) “De humani corporis fabrica “(1543) [1] es un primer signo de este auge de metáforas mecánicas: la “fábrica” o industria del cuerpo como una estructura integrada por una gran cantidad de partes que “trabajan” para soportar el conjunto. Es por tanto la doctrina que realiza una analogía entre los organismos y las máquinas, reduciendo la explicación de los primeros a las leyes de la Física y para conocer y predecir el " todo " sólo basta identificar las " partes ". Esto supuso una revolución en las ciencias naturales. Los grandes “mecanicistas” en la Medicina fueron, además de Vesalio, Zacharias Janssen (1585-1632) el inventor del microscopio y Descartes (1596-1650) filósofo, matemático y físico francés, padre de la geometría analítica y protagonista de la revolución científica. Otros personajes “mecanicistas”destacables fueron Willian Harvey (1578-1657) que descubrió la circulación sanguínea, y Willian Fabry von Hilden (1560-1634) considerado el padre de la cirugia y Hermann Boerhaave (1668-1738) que, entre otras aportaciones científicas, aisló la urea de la orina.
Frente al Mecanicismo, una forma de entender el cosmos como una máquina, el otro paradigma se fundamentaba en el concepto del “ser viviente“ y fue el Vitalismo, doctrina que postula la existencia de una fuerza o “impulso vital” sin la cual, la vida no podría ser explicada y en consecuencia, la enfermedad seria un producto de la naturaleza de los seres vivos, y a través de la Iatroquímica (sXVI y sXVIII), buscaba encontrar explicaciones químicas a los procesos patológicos y fisiológicos del cuerpo humano. Los lideres de estos movimientos fueron Philipus Theofrastus Bombast von Hohenhein mas conocido como Paracelso (Einsiedeln. Zurich 1493-1541) el cual inicia la “revolución iatroquímica” y Jan Baptiste van Helmont (1578-1544) que continua con la “química neumática” y en el sXVII Robert Boyle (1627-1691) la independiza de la Medicina y a mediados del sXVIII, con Antoine-Laurent de Lavoisier(1743-1794), la Química alcanzó el rango de ciencia experimental.
Paracelso [2] fue un personaje curioso e interesante. Para unos, fue un revolucionario de la ciencia, precursor de la farmacología y de la medicina moderna y brillante alquimista, para otros fue un iluminado, mas próximo al mundo de la magia que al de la ciencia.
Condenó rotundamente la medicina de la época, cuestionándolo todo, hasta los cuatro elementos de Aristóteles y nombró los tres principios materiales del cuerpo humano: combustibilidad o el principio del azufre, liquidez y volatilidad o el principio del mercurio, estabilidad y solidez, o principio de la sal. Así pues, la patología humoral galénica, fue rechazada y fue sustituida por una nueva teoría de la enfermedad. Esta nueva teoría, la iatroquímica, defendía que la enfermedad era una anomalía y no un desequilibrio de los humores. Esta anomalía era una manifestación natural, química, y por lo tanto tendría que ser tratada químicamente. El cuerpo humano fue considerado un laboratorio y sus procesos químicos dependían de una fuerza vital, el archaeus”. La enfermedad significaba que el “archaeus” estaba en un estado mórbido y enfermo, que se producía cuando la química del cuerpo humano se veía alterada [2]. Logró lanzar el cambio de la alquimia a la química e introdujo en la medicina el análisis de fluidos corporales, principalmente el de la orina.
Jan Baptiste van Helmont fue un químico, físico, alquimista y fisiólogo de los Paises Bajos españoles. Es posterior a Paracelso y a él se debe el auge de la Iatroquímica. Sostuvo que las reacciones vitales estaban controladas por fermentos, que eran una especie de factores energéticos individualizados (antecedentes delos enzimas), identificó los compuestos químicos que hoy llamamos CO2 y oxido de nitrógeno, fue el primer científico que diferenció entre los conceptos de gas y aire (química neumática) y fue el precursor del descubrimiento de la Urea en la orina.
Los grandes conocimientos del sXVI y sXVII, adquiridos a través de la anatomía descriptiva, se ampliaran con el Empirismo, el cual establece que la realidad se puede comprender a través de la observación y la experiencia. Esta teoría entra en contradicción con la de las “ideas innatas” platónicas y entre otras aportacione, destaca el “empirismo anatomopatológico” que se inicia con A. M Valsalva (1666-1723) y el “salto” al “método anatomoclínico” o la narración de la historia clínica con el correspondiente protocolo de la autopsia, lo realiza Giovanni Baptista Morgagni (1682-1771) en su célebre obra “De sedibus et causis morborun per anatomen “ [3].
En los sXVII y sXVIII, había en la Medicina un abigarrado conjunto de conocimientos determinados por las diferentes teorías abstractas y especulativas y al igual que en otros campos del saber, surgió la necesidad de “sistematizarlos”. Los tres grandes “sistemáticos” fueron Hermann Boerhaave, G. Erns Stahl y Friedrich Hoffmann. Los tres médicos ilustrados, fueron fundamentales en la reorganización y sistematización del conocimiento médico, separándose del enfoque teórico y enfocándose en una medicina práctica. Este ambiente, estaba imbuido del pensamiento filosófico de la época. René Descrates (1596-1650) con su Discurso del Método, creaba la “duda metódica” en la ciencia, y acrecentaban este racionalismo otros grandes filósofos como Baruch Spinoza (1632-1677) y G. Leibniz (1646-1716). En este siglo XVII y de la mano de Descartes, Bacon, Galileo y Newton se produce la gran revolución científica y en el sXIX, surge el Evolucionismo (Charles R. Darwin 1809-1882) por la que las especies pueden variar por la acción de diversos factores intrínsecos o extrínsecos.
Son los siglos del barroco (sXVI-sXVIII) los tiempos de Leonardo da Vinci y Miguel Angel (sXV-sXVI), de Vivaldi, Coreli, Bach, Albinioni. Pachelbel (sXVI-XVIII) … y de Rembrandt, Rubens, y Velázquez (sXVI-sXVIII). . . y de Miguel de Cervantes, Quevedo, Shakespeare (sXVI-sXVII) …. comienza el sXVIII el “siglo de la luces” es la época de la Ilustración (1685-1815), de la Revolución francesa (1789-1799), la primera revolución industrial (1760-1840), del neoclasicismo, es el tiempo de Mozart, Haydn y Beethowen…. de Descartes, Bacon, Newton… el racionalismo de Kant (1724-1804) y el idealismo aleman ….
En este contexto histórico y desde el punto de vista de la Nefrología interesa destacar los inicios de los estudios microscópicos del tejido renal mediante la Biopsia Renal (mecanicismo) y el descubrimiento de la Urea (Iatroquímica), todo ello nos llevará a la descripción de la Enfermedad Renal Crónica y de la “Uremia”.
El descubrimiento de la urea fue un largo proceso (Tabla1). El químico, físico, alquimista, médico, y fisiólogo de los Paises Bajos Españoles, Jean Baptiste Van Helmont (1577-1644) (Figura 1) pionero en la experimentación y en una forma primitiva de bioquímica, la iatroquímica, contemporáneo de Paracelso, Willian Harvey y Galileo Galilei, describió “una sal que nunca aparece fuera del cuerpo humano, que difiere de la sal marina, y que está también presente en la orina, aunque permanece inalterada en curso a través del cuerpo o en la orina putrefacta” [2].
En el siglo XVIII comenzó la época de la química moderna, de los fluidos corporales y como parte del análisis de la orina el médico y botánico holandés Herman Boerhaave (1668-1738) (Figura 2) en 1727 describió una sustancia “jabonosa” en la orina, el método para aislarla, exigía más de un año y la definió como “sal nativa de la orina”. Boerhaave separó de la orina la sal “netivis urinae” esto es, la Urea, cuyo descubrimiento se reconocería 50 años más tarde [4].
En 1773, al químico francés Hilaire-Marin Rouelle, conocido como "el cadete" (1718-1779) juntamente con su hermano introdujeron muchas ideas novedosas y prepararon el terreno para el desarrollo de la química moderna. Hilaire se dedica a aislar y analizar compuestos en los fluidos de vertebrados, descubriendo el cloruro cálcico y sódico en la sangre. En 1773 logra aislar la urea, tanto en la orina humana, como en la de vaca y caballo, siendo el primer metabolito animal en ser aislado en forma cristalina. Su descubrimiento fue un primer asalto contra la teoría del vitalismo, que postulaba que las substancias relacionadas con los seres vivos no procedían de los compuestos químicos ordinarios. En 1798, Willian Cruickshank (1740-1811) químico escoces, estudioso de la composición de la orina tanto en las personas sanas como en los enfermos, y en uno de sus experimentos, con ácido nítrico consiguió cristalizar la “sal urinaria” en orina de pacientes diabéticos. Esta sustancia "jabonosa" fue estudiada con mucho más detalle en París por el médico Antoine Fourcroy (1755-1809) (Figura 3) y el farmacéutico Nicolas Vauquelin (1763-1829) entre 1797 y 1808 (Figura 4). Cristalizaron y analizaron esta sustancia, demostraron que contenía grandes cantidades de azote (nitrógeno) y le dieron el nombre de "urée” [5] [6] y es posible que cinco años mas tarde, el vitalista JJ Berzelius [7] consiguiera preparar urea en estado puso aunque no informo del método utilizado Ese mismo año, 1817, Jean Etienne Bérard (1789-1828) confirma que la composición de la Urea de la orina contiene, 43. 4 % of Nitrogen, 19. 4% of Carbon, 10. 8% Hydrogen, and 26. 4% Oxygen [8] y Alexander Marcet (1770-1822) químico suizo, exiliado en Londres, experto del Guy´s Hospital en el estudio de los “cálculos urinarios” coétaneo de Proust, del vitalista Berzelius y de Bostock, en sus estudios de la litiasis renal demostró que la urea, no guardaba «ninguna semejanza con el ácido úrico, sustancia que constituye la especie más común de cálculo urinario» [9] pero finalmente, fue el químico alemán, Friedrich Wöhler (1800-1882) (Figura 5) quien la sintetizó en 1828. Siguiendo los pasos de Hilaire-Marin Rouelle, desmiente la teoría vitalista y Wöhler escribe a su compañero y colega sueco, Jöns Jacob Berzelius, vitalista convencido: “. . . y debo decirle que puedo fabricar urea sin la ayuda de riñones o, incluso, de animal, ya que ni hombre ni perro son necesarios. La sal de amonio del ácido ciánico es urea” [10].
Estos científicos introdujeron el concepto de que la urea representaba el producto final del nitrógeno y era un compuesto presente en todos los "tejidos vivos". Además, sugirieron que la función principal del riñón era "desnitrogenizar" el cuerpo, excretando urea en la orina. Finalmente, plantearon la hipótesis de que la urea era la fuente de amoniaco urinario, un componente que había sido recientemente descubierto por Claude Louis Berthollet (1760-1822). Fourcroy y Vauquelin anticiparon inequívocamente el concepto sinóptico de Claude Bernard de el 'Milieu Interieur' al proponer que la sangre "prend et conserve l'équilibre de composition qui lui est nécessaire " [11].
Cuando Fourcroy propuso por primera vez la idea de que la urea podría ser una sustancia tóxica, el concepto se consideró totalmente inaceptable. Era la época de la "anatomía morbosa" (1827-1856), esta era la doctrina aceptada y todas las demás explicaciones de los procesos patológicos eran considerados fantasiosos y en base a esta “doctrina” Richard Bright hizo la descripción de la Enfermedad Renal Crónica.
Sin embargo, la hipótesis de Fourcroy no se olvidó y tanto en Francia, Pierre-Hubert Nysten (1771-1818) y J. E. Bérard (1789-1828) y en Inglaterra, Willian Prout (1785-1850) la seguían defendiendo, y además, en un momento de grandes dificultades técnicas.
Por otra parte, en los aforismos hipocráticos ya se mencionaban algunos hechos que hacían referencia a la nefritis crónica: "Si aparecen burbujas en la superficie de la orina indican enfermedades de los riñones y una enfermedad prolongada". Tambien en el siglo I d. C. , Rufo de Éfeso publicó un tratado sobre las enfermedades de los riñones y vejiga, en la que reconoció que la "esclerosis de los riñones no era dolorosa, pero podría causar hidropesía “ y Pablo de Egina (625-690 d. C. ) describe como:” Cuando la dureza ocurre en los riñones, no causa dolores, sino que parecen, por así decirlo, colgar del los lomos y las ancas están adormecidas y los miembros pierden su fuerza, se expulsa poca orina y todo el hábito se parece al de las personas hidrópicas”. Otros relatos precoces sobre el "endurecimiento de los riñones" se da en el Tetrabiblion de Aetios. de Amida (502-575), y los médicos árabes Rhazes (841-926) y Avicena (980-1037). Asimismo, en el siglo XIII d. C. Guillermo de Saliceto asocia la hidropesía con "durezas en renibus". Todos los relatos parecen relacionarse principalmente con la “nefritis crónica”, pero era preciso buscar un indicador de la presencia de enfermedad renal en el paciente vivo.
Primero fue Frederick Dekkers (1648-1720) en 1664 en Leyden quien descubrió que ciertas muestras de orina eran coagulables por calor, Theodore Zwinger (1658-1724) en 1722 realizó una de las primeras descripciones, refiriéndose a la hidropresía como “Anasarca Puerorum” en su “Paedojateja práctica” y describió el así origen renal y los signos físicos del Síndrome Nefrótico [12] y Domenico Cotugno (1736-1822) (Figura 6) en 1765 publicó su obra “De ischiade nervosa commentarius” en la que relacionó la hidropresía con la proteinuria. Sobre este echo, hay una controversia que relata de forma magnifica Stewart Cameron [13]. Es posible que la primera descripción de la “orina albuminosa” la hiciera Frederick Dekkers en el siglo XVII y basándose en conceptos vertidos por Paracelso en una conferencia en Basilea en 1527. Domenico Cotugno y siguiendo a Dekkers, afirmaba que la orina “como bien es sabido no es coagulable” pero si lo era por la aplicación de calor, técnica que se instauró de forma habitual después de las publicaciones de Richard Brighjt en 1827. Cotugno tenía una teoría perfecta (equivocada) para explicar la orina coagulable, esta, representaba la excreción del líquido, el edema (patológico), ¡y por lo tanto era una buena señal! [13]. Cotugno describió el término 'albuminuria' al comparar la orina (patológica) "ovi albuminis persimilem", y esta palabra apareció impresa en 1837 [14]. En ese momento, la orina se denominaba «albuminosa» o, más común y sencillamente, «coagulable», sin que ello implicara la(s) sustancia(s) implicada(s) [13].
Ese mismo año en Upsala, Rosen von Rosenstein (1706-1773) informaron que la escarlatina, que en ese momento prevalecía en toda Europa, podría ser seguido de "orina hidropesía y con sangre", una descripción clara de la “nefritis aguda". En 1811 William Charles Wells (1757-1817) y en 1813 John Blackall (1771-1860) señalaron la relación de la orina “albuminosa” con la hidropesía pero no relacionaron esta coincidencia con la enfermedad del riñón [10]. Fue finalmente Bright, quien relacionó la albuminuria con los riñones enfermos y distinguió las hidropesías de origen renal de otras etiologías.
Mientras todo esto sucedía, en el Guy's Hospital, y a finales de 1826, Bright envió varias muestras de orina y sangre a William Prout para que las analizara, el médico-químico británico ya gozaba de una gran reputación y confirmó que la Albuminuria procedía de la sangre y ese mismo año tambien Prout confirma que había detectado en el suero sanguíneo "una sustancia ligeramente análoga a la urea" a la que se refiere en su obra “ On the Nature and Treatment of Stomach and Urinary Diseases “ (1840) [15] y sobre los análisis realizados, proponen, que la urea podría ser un producto retenido en la enfermedad renal, y tratan así, de combinar los hallazgos de la “anatomía mórbida” y la química. En Edimburgo, R. Christison (1829) y J. C. Gregory (1831) y con pruebas químicas convincentes demuestran que la concentración de urea en sangre era elevada en ciertos pacientes y sugirieron que la “retención” de la Urea podría tener efectos clínicos nocivos [16]. Estos hallazgos fueron refrendados por P. Rayer (1793-1867) y las evidencias derivadas de animales nefrectomizados por Jean Louis Prevost (1790-1850) y Jean Baptiste Dumas (1800-1884), cuyos experimentos fueron confirmados por Leopold Gmelin (1788-1853), J. Tiedmann (1781-1853), y por R. C. Marchand (1813-1850) [17]. Realmente, la primera nefrectomía bilateral documentada fue realizada por Joseph Nicolas Comhaire (1778-1837) (Figura 7) en 1803 [18]. Se estaban sentando las bases de la “Uremia”.
En los años siguientes, seguía la discrepancia fundamentalmente debido a las dificultades técnicas para reproducir resultados químicos y la escasa correlación había entre la concentración de Urea y la presencia del edema, la intensidad de la anemia, la concentración de proteínas plasmáticas, la gravedad de la proteinuria o la producción de orina.
Los últimos años del sXVIII y s XIX forman parte de la edad de oro de la medicina clínica como lo demuestra la notable actividad en Francia, donde Philippe Pinel (1745-1826), fue el pionero en poner la locura en la categoría de enfermedad, y Marie François Xavier Bichat (1771-1802), vitalista entusiasta, considerado el fundador de la notable escuela de investigación patológica y clínica en la que destacaron Pierre Charles Alexandre Louis ( 1787-1872) y René Théophile Hyacinthe Laënnec (1781-1826), y en la Nueva Escuela de Viena destacan los trabajos de C. A. Wunderlich (1815-1877), C. von Rokitansky (1809-1878) y J. Skoda (1805-1888). En Gran Bretaña, en la Escuela de Dublín, destacaban John Cheyne (1777-1836), Abraham Colles (1773-1843) Robert Adams (1791-1875), William Stokes (1804-1878), Dominic John Corrigan (1802-1888 ) y Robert James Graves (1796-1853). De especial importancia fue el trabajo clínico y patológico que estaba realizando en el Guy's Hospital de Londres. De ellos, Richard Bright fue probablemente el más dedicado al estudio de sus casos hospitalarios [19].
Richard Bright (1789-1858) (Figura 8), nace y crece en el contexto de la Primera Revolución Industrial, el gran proceso de transformación económica, social y tecnológica que se inició en la segunda mitad del siglo XVIII en el Reino de Gran Bretaña, y se extendió unas décadas después a gran parte de Europa Occidental, a la América Anglosajona, y concluyó entre 1820 y 1840. Durante este periodo se vivió el mayor conjunto de transformaciones económicas, tecnológicas y sociales de la historia de la humanidad desde el Neolítico, y se produjo el paso de una economía rural basada fundamentalmente en la agricultura y el comercio, a una economía de carácter urbano, industrializada y mecanizada.
En 1808, Bright Jr. ingresó en la Universidad de Edimburgo para estudiar filosofía, economía y matemáticas, pero al año siguiente se cambió a Medicina. En 1810, acompañó a Sir George Mackenzie en una expedición de verano a Islandia, donde realizó estudios naturalistas. En Gran Bretaña durante el siglo XVIII y principios del XIX, los médicos solían estudiar botánica como parte de su formación. Bright prosiguió sus estudios de Medicina en el Guy's Hospital de Londres y en septiembre de 1813 regresó a Edimburgo para doctorarse en Medicina. Su tesis fue “De erysipelate contagioso”.
Durante las décadas de 1820 y 1830, Bright volvió a trabajar en el Guy's Hospital, enseñando, practicando e investigando y lo hizo junto a otros dos célebres pioneros de la medicina, Thomas Addison y Thomas Hodgkin.
Fue un hombre muy dotado -artista, escritor, viajero, geólogo, botánico, médico-pero modesto y sencillo en su estilo de vida. Se le considera el "padre de la Nefrología". Fue elegido miembro de la Royal Society en 1821 [8].
Se caso en 1822 con la Dra. Martha, la hija de Dr. Babington, su tutor en Guy´s Hospital, pero falleció trágicamente un año después, cinco días después del nacimiento de su hijo Guillermo. En 1824 fue nombrado medico titular de Guy´s Hospital.
La base del trabajo de Richard Bright era relacionar los signos y síntomas de una enfermedad determinada, con la patología subyacente observada en los estudios Post mortem. Era la época la tradición “hunteriana” de la “Anatomia Mórbida”manifestada a través de las ediciones recurrentes de Matthew Baillie (1761-1823) medico patólogo ingles, sobrino de Willian Hunter, descubridor del “situs inversus” y autor de“ Morbid Anatomy of Some of the Most Important Parts of the Humana Body” (Figura 9) al que se considera el primer estudio sistemático de la patología [20].
En última instancia, se estudiarían todos los sistemas del cuerpo y el hecho de que se le recuerde por su trabajo fundamental sobre la enfermedad renal puede ser incidental, como lo atestigua la amplia colección de su trabajo sobre otros temas. Este enfoque sistémico de unir con precisión los hallazgos clínicos con la anatomía mórbida parece tan simple y obvio, pero en general no se practicó tan a fondo ni con tanto éxito hasta que Bright lo introdujo a principios del siglo XIX. Como afirmó en su momento, "relacionar observaciones precisas y fieles después de la muerte con síntomas manifestados durante la vida, debe ser en cierta medida un avance hacia el objeto de nuestro noble arte".
Su logro fue relacionar los tres aspectos de la hidropesía, la orina coagulable y las alteraciones en los riñones, colocando el riñón en el centro de la imagen como el asiento principal de la enfermedad y lo describía como “al tomar orina de un paciente hidrópico y hervirlo en una cucharadita sobre una vela, podría demostrar la albuminuria y la correlación de esto, con riñones enfermos en la autopsia“. La descripción de la “orina coagulable”no se puede atribuir a Bright y posiblemente los “autores” de tal descubrimiento sean Dekkers y Paracelso [13].
Describió así las tres presentaciones clínicas principales del síndrome nefrítico agudo, el síndrome nefrótico y la nefritis crónica “con uremia avanzada, pulso duro y lleno y corazón agrandado con la apariencia macroscópica correspondiente en el riñón”. A partir de estos hallazgos básicos, él y su equipo pasaron a describir alteraciones microscópicas y bioquímicas, incluida una disminución de la excreción de urea en la orina asociada con una acumulación en la sangre y también la hipoalbuminemia del síndrome nefrótico.
Es preciso tener en cuenta que la "disección e inspección" no siempre estuvo permitida y Bright a menudo tuvo que realizar autopsias clandestinamente para obtener las muestras necesarias; en ocasiones contó con la hábil ayuda de Hodgkin, que era el conservador del museo.
En el Guy´s Hospital, Richard Bright introdujo la novedad asistencial, al crear una Unidad Renal donde los pacientes podrían ser estudiados en una sala con un laboratorio contiguo y la formación de un equipo de médicos para emprender trabajos sobre enfermedades renales. El equipo estaba formado por John Bostock (1773-1846), George Hilario Barlow (1806-1866) y George Owen Rees (1803-1889) y Joseph Toynbee (1815-1866) (Figura 10) (Figura 11) (Figura 12) (Figura 13).
Barlow fue principalmente clínico, mientras que Bostock y Rees podrían ser los fundadores de la bioquímica clínica, después de sus estudios sobre la composición de la sangre y la orina en la “uremia”. Toynbee, fue el más interesante porque no sólo colaboró con Bright entre 1839 y 1842 como un superdotado disector y microscopista, sino que más tarde se convirtió en el fundador de otología moderna. El gran colaborador químico de Richard Bright, fue John Bostok. Realizo algunas estimaciones cuantitativas aproximadas de albúmina y urea en orina, utilizando métodos simples de extracción y pesaje y en 1829 encontró urea en el fluido cerebral hidrocefálico de varios pacientes del Guy´s que habían muerto después de una crisis epiléptica.
En el Guy's, en el departamento de “anatomía morbosa”, se desarrolló un gran proyecto, similar al de Morgagni, aunque más sistemático para correlacionar los síntomas durante la vida, con los cambios en los órganos observados en la autopsia. Richard Bright lo definió como : "Utilidad es mi primer objetivo; y el trabajo que ahora hago, no será al menos en teoría completamente completado hasta que cada enfermedad que influye en la estructura natural, o se origina en sus trastornos, se ha visto comprometida con la lesión orgánica correspondiente" [21],
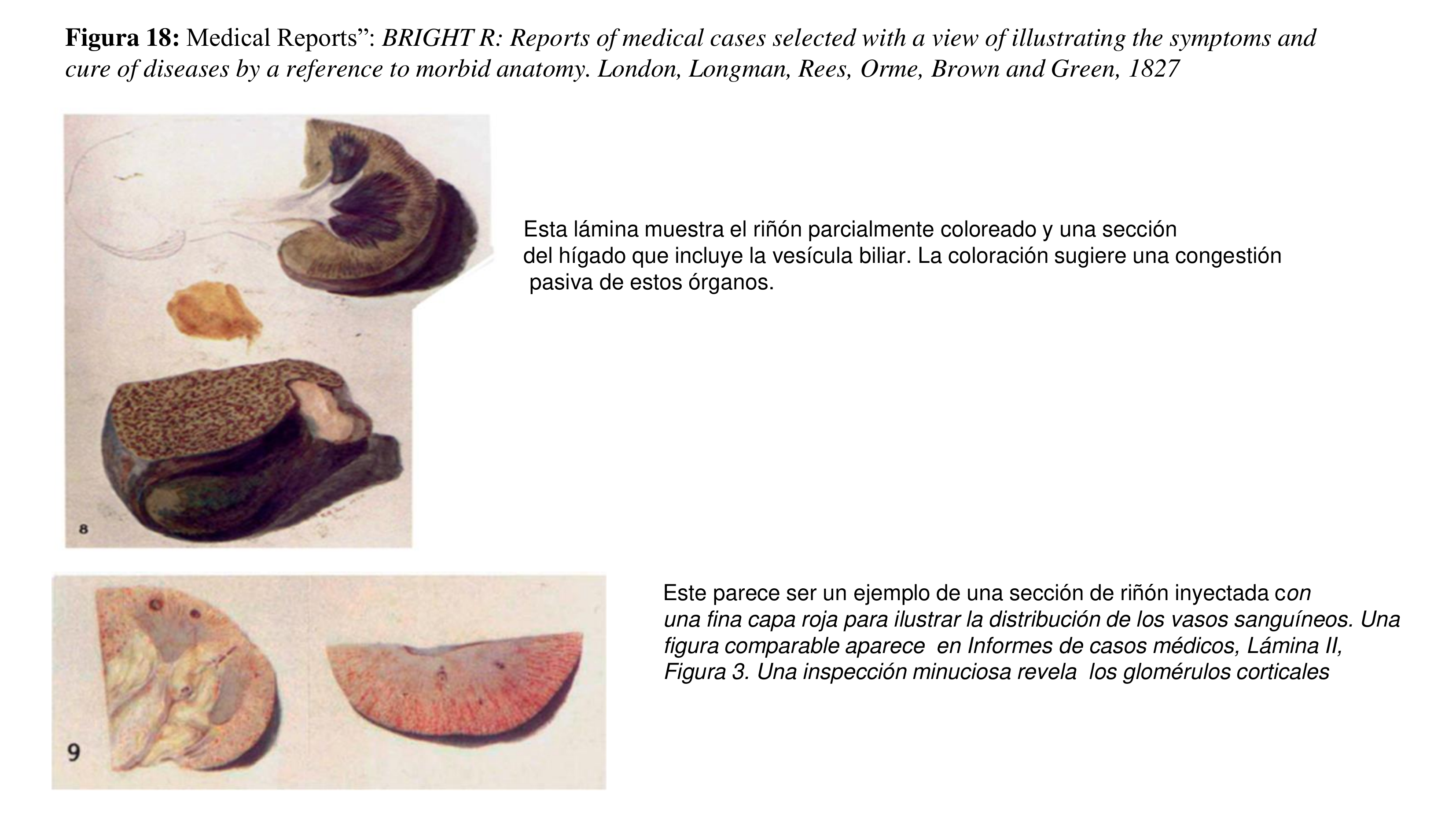
A partir de estos minuciosos y extensos estudios, R. Bright, escribió sus dos obras principales. En 1827 aparece el primer volumen de la “Medical Reports”: BRIGHT R: Reports of medical cases selected with a view of illustrating the symptoms and cure of diseases by a reference to morbid anatomy. London, Longman, Rees, Orme, Brown and Green, 1827 [20]. Un año mas tarde, Wöhler, sintetizará la Urea.
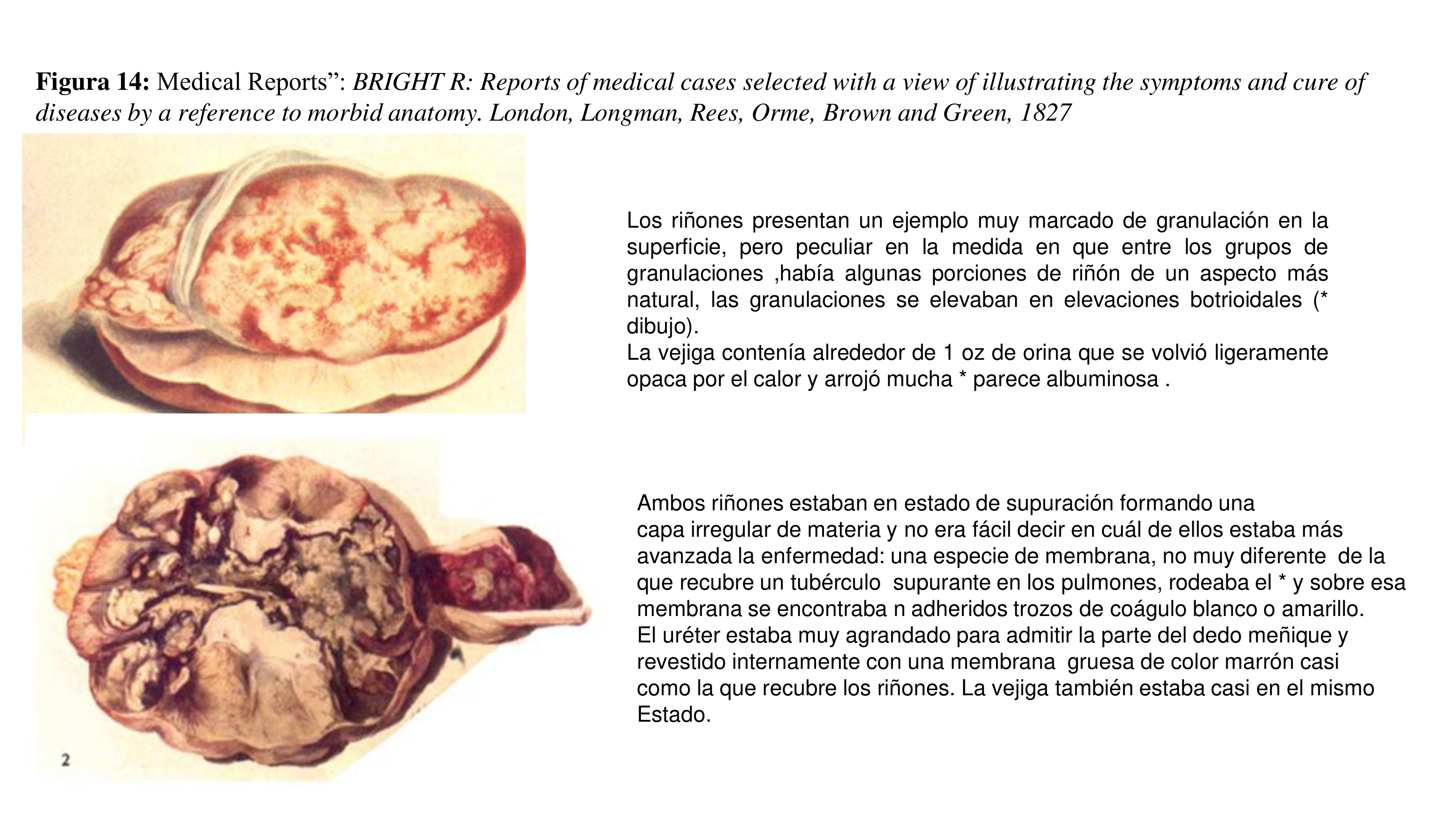
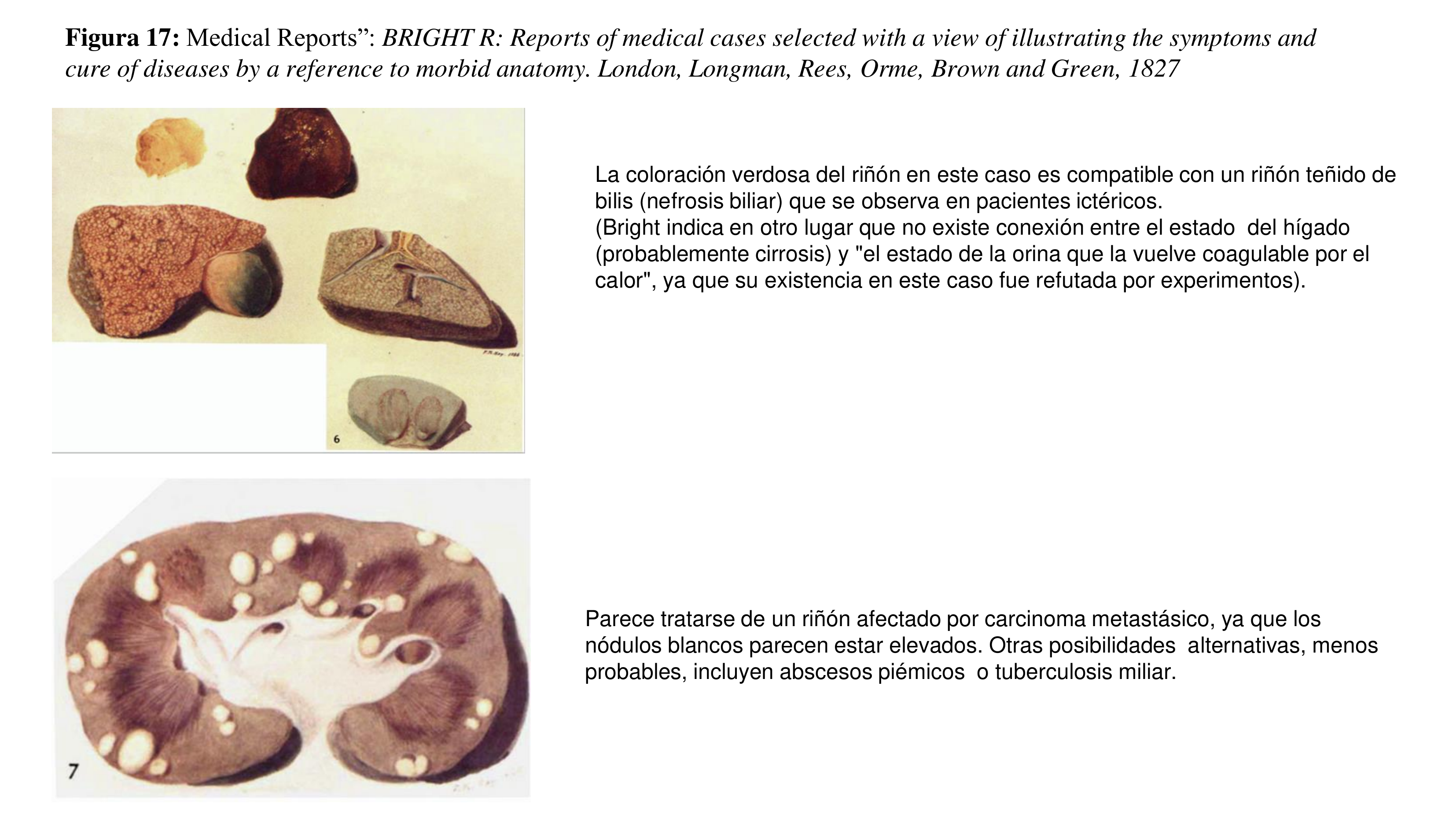
Este primer volumen está dividido en varias secciones, la principal, muestra una colección de casos, con dibujos [22] de las apariencias observables en enfermedades que terminan en Derrame hidrópico, primero, de las apariciones en el riñón, y en segundo lugar, de las del hígado y, en tercer lugar, en las vísceras torácicas (Figura 14) (Figura 15) (Figura 16) (Figura 17) (Figura 18).
Y afirma que “cuando la hidropesía ha dependido claramente de una enfermedad orgánica del hígado, generalmente no había alteración mórbida en el riñón. . . ni orina coagulable. pero nunca ha encontrado los riñones libres de enfermedad en los cuerpos de los que han muerto de hidropesía, con orina coagulable”.
Bright describe importantes observaciones sobre los principales problemas neurológicos como el coma y convulsiones, pero no encuentran correlación con los hallazgos macroscópicos, incluido el generalizado edema del cerebro. Este hallazgo apoyó la noción de uremia como una forma de "intoxicación de la sangre". y 1829 Christison, arrojó luz sobre el asunto al considerar dos categorías de hallazgos clínicos observados en pacientes con la etapa final de la "Enfermedad de Bright". Unos son "primarios" o vinculados directamente a la enfermedad específica afectando al riñón y otros como la clínica digestiva digestivos y/o anomalías neurológicas, son efectos secundarios relacionados con insuficiencia renal y una intoxicación endógena. Con estas observaciones, Christison allanó el camino para el concepto moderno del "síndrome urémico" [11].
El segundo volumen, se publica en 1831, trataba principalmente de enfermedades del cerebro y del sistema nervioso: Medico-Chirurgical Review, XXXI. October 1, 1831, to January 1, 1832. I. Reports of Medical Cases, selected with a View of illustrating the Symptoms and Cure of Diseases, by a Reference to Moubid Anatomy. By Richard Bright, M. D. F. R. S. &c. Vol. II. London [23].
Establece ya la relación entre enfermedad renal y cerebro “and this chain of relationship between the brain and kidneys is composed of a double series of links, for when the secretion of the kidneys is seriously deranged we have already seen how strongly the functions of the sensorium sympathize. In ischuria renalis, when urine ceases to be elaborated, the patient sinks under apoplectic symptoms. “ …. “ and for the excessive hypertrophy of the heart, having been at least twice the natural size. ” …. . “the carotids, basilar, and arteries passing over the corpus callosum were much ossified. “…. “and the disorganized condition of the vessels of the brain, viewed inconnexion with the hypertrophy of the heart, may in part explain the frequent derangements which took place in the cerebral circulation “. . .
En 1833 en las Goulstonian Lecture (Las Conferencias Goulstonianas eran una serie de conferencias anuales, impartidas en el Real Colegio de Médicos de Londres. Comenzaron en 1639 y llevan el nombre de Theodore Goulston, su fundador) Bright, desarrolló el tema de “The Functions of the Abdominal Viscera“ [24] [25].
En esta conferencia afirmó: “Me extiendo un poco sobre este tema, la indicación de enfermedad derivada de una condición albuminosa de la de la orina, pues estoy plenamente convencido de que, por muy grandes que sean las dificultades que se presentan para que se explicar los diferentes sintomas…. En cuanto a los vínculos que los unen, es un hecho que muchas enfermedades importantes surgen en relación con esas alteraciones de los riñones que conducen a la mezcla de álbúmina con la orina, una conexión que hasta hace muy poco no se había sospechado en lo más mínimo, y que mientras que los médicos han tenido la costumbre de leer en cada semblante cetrino o leucoflegmático una indicación de alguna alteración del hígado, el bazo, o tal vez el útero, la verdadera causa de los síntomas a menudo se ha pasado por alto; e incluso el anatomista ha pasado por alto los cambios orgánicos más confirmados, y hasta los últimos cinco o seis años apenas hay tres casos registrados de una enfermedad que, ahora que ha sido señalada, no deja de mostrarse en el curso de cada mes entre los heridos de casi todos los hospitales de los dominios británicos. »
En 1833, Bright pudo definir los elementos esenciales de la insuficiencia renal en una frase: 'Lo que parece ser el gran oficio del Riñón: la depuración de la sangre-no tiene lugar- y siempre debemos tener en cuenta que no existe emuntorio (órgano depurador) en el cuerpo. más indispensable en su acción que el riñón" [26].
En 1936 en el primer volumen del Guy´s Hospital publica nuevos artículos en los que relaciona la “albuminuria” con la enfermedad renal y en el segundo tabuló las apariencias mórbidas en un centenar de casos en los que había albuminuria y la sintomatología de la uremia [19].
Finalmente, Bright describe la enfermedad renal como “una entidad clínica caracterizada por riñón retraído, corazón hipertrofiado y engrosamiento de las paredes arteriolares y existe una relación entre “daño renal” y tensión arterial o Hipertensión entendiendo como tal, la que induce crecimiento ventricular izquierdo, fallo cardiaco, e ictus” [23].
La última publicación de Bright sobre la enfermedad renal fue una nota en la London Medical Gazelle en 1842, en la que él y Toynbee describían el aspecto microscópico de riñones enfermos y Bright tenía la intención de continuar este trabajo microscópico, pero al parecer no lo hizo.
En el Gordon Museum del Guy's Hospital se conservan tres muestras histológicas de Richard Bright y 140 años mas tarde, Osman [27] y Cavanag [28] las describen, dos casos como una Glomerulonefritis mesangiocapilar, y el tercer caso como una Amiloidosis. Estas drescripciones estan recogidas por Weller RO y Nester B, en una publicación del Brithis Medical Journal de 1972 [29] y que se reproduce integramente en la [Figura 19].
Los últimos años de su vida apenas le permitieron descansar del trabajo y en 1851 se diagnosticó a sí mismo una valvulopatía aórtica. Pasó más tiempo recuperándose en Argyllshire, pintando y pescando; también hizo otras visitas a Europa.
En enero de 1858 sufría una angina de pecho grave y Bright murió finalmente el 16 de diciembre de ese año y fue enterrado en Kensal Green. Lamentablemente, la tumba familiar fue destruida en 1940 durante un bombardeo sobre Londres. En la iglesia parroquial de St. James, en Picadilly, se puede ver un monumento a su memoria con la inscripción (Figura 20) "Contribuyó a la ciencia médica con numerosos descubrimientos y obras de gran valor y murió mientras ejercía su profesión, después de una vida de afecto cálido, pureza inmaculada y gran utilidad" [30].
Dr. George Hilary Barlow en 1861 dijo: “No ha habido ningún médico inglés -quizás podría decirse que ninguno de ningún país- desde la época de Harvey que haya efectuado no sólo un avance tan grande en el conocimiento de enfermedades concretas, sino también una revolución mayor en nuestros hábitos de pensamiento y métodos de investigación de los fenómenos mórbidos y el rastreo de la etiología de las enfermedades como el difunto Dr. Richard Bright" [30].
Empezamos con una revolución social e industrial y terminamos con una revolución médica. Al hablar de medicina, como en el caso de las inundaciones, hay una línea divisoria natural antes y después de Bright.
La observación clínico-anatómica de Richard Bright provocó un verdadero terremoto médico. En contraste, el concepto de “uremia” tardó muchos años en desarrollarse. De hecho, la aceptación generalizada de la "uremia" no se produjo hasta unos cincuenta años después de la aparición de la sustancia química.
En la década comprendida entre 1840 y 1850, hay un cambio en el clima científico (eclepticismo) y George Burrows (1801-1887) promueve la idea de que la causa de la Enfermedad de Bright es una “patologia humoral”, otros como Gabriel Andral (1797-1876) apoyaron la teoría mientras que para los médicos tradicionales era "caer en la herejía del Humorismo" [11]. Otros descubrimientos importantes ayudaran a configuran la Enfermedad de Bright. En 1842 William Bowman (1816-1892) describió su cápsula glomerular homónima, estableciendo así la conexión del glomérulo con los túbulos y el mismo año en que Carl Ludwig (1816-1895) propuso su hipótesis de filtración glomerular. Ludwig estaba particularmente interesado en alejarse del vitalismo y explicar los fenómenos de la vida en términos de física y química. De ahí su énfasis en las fuerzas físicas "ciegas" que rigen la filtración y la reabsorción en la formación de la orina y su aversión de por vida a la secreción tubular debido a su idea de que implicaba una función selectiva gobernada por "fuerzas vitales".
Hay un interés creciente por el “riñón” y aparece por vez primera el término “nefrología” en la terminología médica, en el Diccionario Médico de 1842, compilado por Robley Dunglison (1798-1869), considerado el "Padre de la Fisiología Americana" y médico personal de Thomas Jefferson. El examen microscópico de riñón introdujo el termino “nefritis “ [31] ] y el termino “nefrosis” no se establecería hasta 1930 [32].
Volviendo al sXIX, en 1859, Claude Bernard, alumno de Rayer, estaba investigando los mecanismos de la enfermedad clínica y las condiciones químicas, en la diabetes mellitus y el envenenamiento por monóxido de carbono, y no aceptaba la teoría de que la insuficiencia renal podría ser acompañado de un trastorno humoral tóxico y P. A. Piorry (1794-1879) en 1840 había discutido entre otras intoxicaciones endógenas [33] las consecuencias de "contaminar la sangre con orina", pero no mencionó la concentración de urea en sangre en el libro en el que realmente acuñó la palabra "uremia" en 1847 y tampoco lo hicieron, Gabriel Andral [34] ni Becquerel y Rodier en 1854 [11].
Mientras tanto, en Alemania se añadían detalles importantes al trabajo de Bright. Ludwig Traube (1818-1876) escribió sobre la asociación entre las enfermedades cardíacas y renales y Friedrich Theodor von Frerichs (1819-1885), patólogo alemán (Figura 21) publica el primer libro de texto alemán de Nefrología y realizó investigaciones microscópicas de la enfermedad de Bright.
En 1851 se centró más en la 'intoxicación uramische' y sus signos clínicos, experimento en perros la administración de urea y vio que por si misma, no era toxica. Él describió el síndrome urémico clínico y se atrevió a aceptar un mecanismo tóxico como su etiología. Su tratado médico, es clásico, y aunque los datos químicos en los que se basaba eran dudosos, consideraba que el aumento de la concentración de urea en sangre era impredecible y consideró que el carbonato de amonio, que también encontró en la sangre, era responsable de la toxicidad de la “uremia”.
Fue el primero en identificar las tres etapas principales de la enfermedad de Bright y cómo la afección conduce a la fibrosis y la atrofia [35] y como los patrones evolutivos son similares a pesar de origenes patogénicos diferentes. Además, tenia una visión distinta de Richard Bright de la enfermedad renal. Mientras que Bright tenia un concepto mas anatómico, Von Frerichs propuso una visión humoral, que implica que lo que ocurrió en los riñones se reflejó en cambios en todo el organismo, un concepto complementario al de Bright y bastante conforme con nuestra visión actual de la Enfermedad Renal Crónica y en el siglo XIX, propuso el termino de “uremia” [36].
En 1856, Joseph Picard (1834-1895), desarrolló un modelo reproducible y sensible para la determinación de Urea plasmática [37], modificando el método de Liebig para medir la cantidad de urea en la sangre de manera más sensible, demostró un gradiente arteriovenoso de urea en la sangre renal (con un nivel de urea la mitad de bajo en la vena renal que en la arteria) y estudió la uremia en diversas situaciones patológicas. Así, demuestra que un aumento de urea no siempre es irreversible (casos de deshidratación aguda, como el cólera), y que existen grandes variaciones clínicas en las enfermedades renales crónicas(con la existencia de insuficiencia renal latente y asintomática). Las aportaciones de Piorry, Picard y Freirichs crearon el concepto de “uremia”.
Un aspecto clínico que adquirió importancia fue la presencia de enfermedad renal en ausencia de edema y albuminuria. Los estudios metabólicos de Robert Christison (1797-1882) en Inglaterra, Georges Fernand Widal (1862-1929) (Figura 22) en Francia y Hermann Strauss (1864-1944) en Alemania sobre pacientes de diversos las etapas de la nefritis fueron fundamentales para establecer las asociaciones de niveles variables de urea en sangre para el de las manifestaciones clínicas de la enfermedad urémica y la producción de edema [8]. G. F. Widal introdujo en 1905 el término azotemie (azotemia) para denotar la retención gradual de nitrógeno y productos finales (principalmente urea) en ausencia de evidencia síntomas del síndrome urémico y estableció que el organismo no puede tolerar una concentración de urea 0, 5 g/L en sangre durante cualquier período de tiempo; y una tasa de urea en sangre persistente entre 0, 5 a 1 g/L era una “azotemie d'alarme”; de 1 a 2 g/L era “azotemie grave” y muerte en 2 años, mientras que por encima de 2 g/L, el efecto letal se produciría en menos de un año; y a 5 g/L o la muerte mayor era inminente “azotemie fatale” [38].
Recomendó una ingesta reducida de sal en sujetos edematosos y de proteínas en sujetos azotémicos. La clasificación de Widal y correlación del nivel de urea con las manifestaciones y los resultados de la enfermedad renal prevalecerían hasta la llegada de la diálisis.
Georges Fernand Widal, nació en Argelia y estudio en Paris. Brillante estudiante, hizo su tesis doctoral sobre el estreptococo como agente etiológico en la fiebre puerperal, la endocarditis y la erisipela, demostrando que la unión de la clínica, la observación microscópica y bacteriológica explicaría que muchas enfermedades pueden ser ocasionadas por un solo organismo. Fue además el descubridor de la “aglutinación de Widal “para la fiebre tifoidea. Por la observación clínica, relacionó el asma y la alergia con el shck anafiláctico y postuló que la fisiopatología subyacente implicaba una afluencia de partículas biológicas al torrente sanguíneo, ya que el mismo fenómeno podía reproducirse con proteínas extrínsecas o en la anemia hemolítica causada por productos patológicos liberados a la circulación y en consecuencia el tratamiento sería la “desensibilización” y su trabajo en serología le valió epónimos como el tipo Hayem-Widal de anemia hemolítica adquirida idiopática y la prueba de Widal-Abrami para la hemoglobinuria paroxística.
En 1914 Franz Volhard (1872-1950)y su colega Karl Theodor Fahr (1877-1945) publican de Die Bright'sche Nierenk ankheit, Klinik, Pathologie und Atlas' (Enfermedad renal de Bright) [39]. El clínico, Franz Volhard, y el patólogo, Theodor Fahr, trabajaron en estrecha colaboración en Mannheim desde 1909 hasta 1915 e introdujeron una nueva clasificación de las enfermedades renales. En la monografía 'Die Bright'sche Nierenkrankheit, Klinik, Pathologie und Atlas' (1914) diferenciaron entre enfermedades degenerativas (nefrosas), inflamatorias (nefrítidas) y arterioscleróticas (esclerosis). La nefrosclerosis se dividió en la forma benigna y maligna, de la cual esta última resistió la prueba del tiempo como una nueva entidad patológica. Fahr dividió aún más la nefrosclerosis benigna en forma compensada y descompensada, dependiendo de la presencia o ausencia de lesión glomerular. En la patogénesis de la nefrosclerosis maligna, Volhard enfatizó el papel decisivo de la elevación severa de la presión arterial, mientras que Fahr postuló un mecanismo inflamatorio, un concepto confirmado más tarde por Adalbert Bohle para al menos una minoría de pacientes. Un concepto de gran alcance de Franz Volhard fue su idea de que la hipertensión renal es el resultado de una sustancia presora liberada por los riñones isquémicos que contribuye, a través de un círculo vicioso, a un mayor aumento de la presión arterial con la consiguiente lesión renovascular y el agravamiento de la hipertensión. Esta hipótesis fue apoyada en 1930 por los experimentos iniciales de su colaborador, Hartwich (demostrando en perros un leve aumento de la presión arterial después de la ligadura de ramas de la arteria renal) y definitivamente probada por Goldblatt (1934) en perros mediante la inducción de hipertensión severa y persistente después del pinzamiento de ambas arterias renales. La consecuente detección del sistema renina angiotensina fue la confirmación final de la sustancia supresora renal postulada por Volhard [39].
Dos científicos muy relevantes y olvidados en el desarrollo del conocimiento de la enfermedad renal crónica, fueron Rayer y Christison.
Pierre François Olive Rayer (1793-1867) (Figura 23) ocupa un lugar especial en la historia de la Nefrología por su intento de clasificar las diversas enfermedades que Richard Bright había descrito en su monumental publicación de 1827. Nació en 1793 en Normandía. Estudió medicina en Caen y Paris en la Ecole Pratique des Etudes y en el y en el Hotel–Dieu. Se convirtió en interno de medicina en 1813 y en 1818 obtuvo su doctorado en medicina. En su tesis de 1818 sobre La historia de Anatomía Patológica abanderó la patología comparada y proclamó la unión de la patología y la química.
Más tarde, se convirtió en médico en el Hopital Saint-Antoine (1825) y en el Hopital de la Charité (1832), En 1862 obtuvo la cátedra de anatomía comparada y fue nombrado decano de la Facultad de Medicina de Paris.
En el Hôpital de la Charité, en 1835 y con un microscopio estableció un programa para investigar los hallazgos urinarios en las diversas formas de enfermedades renales. Afirmaba que “Los trastornos renales y las alteraciones de la orina están estrechamente relacionadas entre sí; el estudio de uno requiere el estudio del otro. En la medida en que los hallazgos urinarios se ignoran, se oscurece la comprensión de las enfermedades renales".
Fue el introductor del trabajo de Bright en Francia, así como los del grupo el trabajo del grupo de Edimburgo liderado por J. C. Gregory y Robert Christison.
Entre 1837 y 1841 publicó un influyente libro de texto sobre enfermedades renales que fue aclamado internacionalmente y ha permanecido como un clásico desde entonces. Propuso una clasificación de las enfermedades renales mas allá de las descripciones de enfermedad de Bright, al vincular las anomalías renales con las manifestaciones clínicas, y hallazgos anatómicos, y urinarios (todavía aun no estaba disponible la “biopsia renal”) y las enfermedades renales se dividían en: nefritis aguda con muchos glóbulos rojos y mucha albúmina en la orina, nefritis albuminúrica crónica correspondiente a lo que ahora se conoce como síndrome nefrótico. También se mencionaban formas supurativas de nefritis, con células de pus en la orina, resultado de una infección de los riñones transmitida por la sangre o ascendente.
Robert Christison (1797-1882) de Edimburgo (Figura 24) fue uno de los tres principales pioneros de la nefrología moderna junto con Bright y Rayer, su nombre es mucho menos conocido que el de sus compatriotas, incluso en su Escocia natal.
Amplió el trabajo de Bright sobre la naturaleza y los orígenes de la albuminuria y la hidropesía, demostró que estos estados podrían ser completamente reversibles, sugirió una relación entre la nefritis aguda, riñones grandes, blancos y granulares, descubrió la base para comprender la uremia aplicando la química al estudio de la sangre y la orina en pacientes con enfermedad renal, describió y cuantificó por primera vez la anemia de la insuficiencia renal, realizó los primeros exámenes microscópicos del riñón y la orina y finalmente describió el síndrome de insuficiencia renal aguda por afectación renal intrínseca en respuesta a estímulos nocivos o venenos externos [40].
En conclusión, en el sXVIII ya se habían definido, la “Nefritis aguda”, el síndrome nefrótico y la enfermedad renal crónica.
La enfermedad renal clínica tuvo que esperar a la introducción de la biopsia renal a partir de 1870.